Hace dos días ha sido publicado en JAMA en open Access el artículo original Effect of a Nurse-Led Preventive Psychological Intervention on Symptoms of Posttraumatic Stress Disorder Among Critically Ill PatientsA Randomized Clinical Trial, por Dorothy Wade y colaboradores en 24 UCI de Reino Unido.
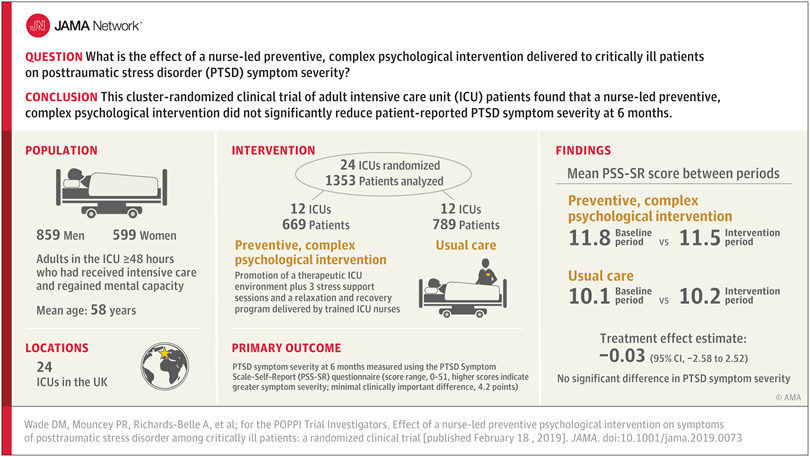
Se trata de un ensayo clínico aleatorizado que incluyó a 1458 pacientes y que no encontró diferencias significativas en la disminución a los 6 meses de los síntomas de estrés post traumático en los pacientes de UCI (cifrado en un 25% según un metaanálisis), en una intervención preventiva enfermera intraUCI que incluía tres sesiones de soporte, relajación y un programa de recuperación.
Al igual que en la mayoría de los países, en las UCI del NHS hay muy pocas que tengan acceso a los psicólogos, y la evidencia existente indica que personas no expertas pueden ser entrenadas para llevar a cabo intervenciones psicológicas efectivas. Así, se decidió seleccionar enfermeras de UCI y entrenarlas para que realizaran esta intervención psicológica compleja. Tras ello, se realizó este ensayo para medir su eficacia y costo-eficiencia.
Para medir el desenlace final, usaron el cuestionario PTSD Symptom Scale–Self-Report (PSS-SR). Durante el proceso de evaluación, se observaron las siguientes iniciativas: optimización del sueño, reducción del ruido, mejora de la orientación del paciente con relojes/interacción con el staff y pizarras, y participación familiar.
En la discusión, los autores comentan varios puntos por los que dicha intervención podría no haber funcionado:
- La intervención podría haber sido demasiado precoz, cuando los pacientes están aun muy enfermos y fatigados.
- Las tres sesiones no se llevaron a cabo en todos los pacientes (al menos un tercio no las recibieron porque fueron dados de alta, fundamentalmente).
- Las enfermeras de UCI no son psicólogos expertos. A pesar del entrenamiento previo, encontraron muy difícil tratar con pacientes con necesidades complejas.
- En algunas UCI hubo limitaciones ambientales y por las prácticas habituales.
- Otras intervenciones que se llevan a cabo en UCI para prevenir el delirium, la agitación o aliviar la ansiedad o la depresión podrían haber influido en la investigación.
También señalan limitaciones, que se resumen en que debido a la naturaleza de la intervención, los pacientes encontraron algunos aspectos del ensayo invasivos y se sintieron poco cómodos.
La primera, llevar a cabo esta intervención es difícil cuando se asocia al estigma de la enfermedad mental. Además está la imposibilidad de hacer ciego el estudio por la naturaleza de la intervención; hubo pérdida del seguimiento del resultado primario notificado por el paciente. El diseño del ensayo ordenó que el enfoque inicial para el consentimiento estaba en la UCI, ya que se asumió que los pacientes recuperarían la capacidad mental antes del alta y esto no siempre ocurrió. En quinto lugar, se planeó la grabación de audio de una muestra de sesiones de apoyo al estrés para evaluar la fidelidad.
Por lo tanto, este ensayo no apoya este tipo de intervenciones y ha de servirnos para aprender, como se señala en el editorial publicado en la misma revista.







hi, pardon if I comment in English but my Spanish is not that good! 😛 I have worked in the UK in this area and truth is that ICU teams are much more alerted for the prevention of delirium and therefore already have very good measures in place to prevent it. One other factor that should be considered in these type of trials is what I call «the human factor». When nurses (and other health professionals) get involved in these type of trials, even if not consciously, will tend to improve their day to day practice so, the «control harm patients» also tend to improve. I have witnessed this with trials for ARDS where practices that should bring clear advantages when compared with standard practice have not shown this on the results simply because professionals were also more aware and getting better with their «standard practice». Saying this, Nurses have a very important role on preventing, diagnosing and tackling delirium in ICUs! thank you for your work on this very important area!